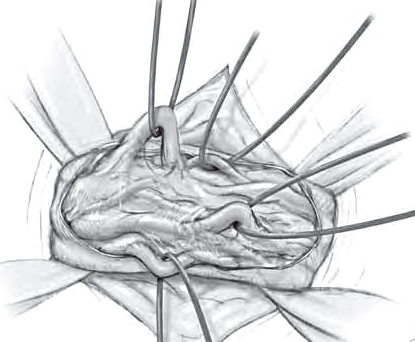
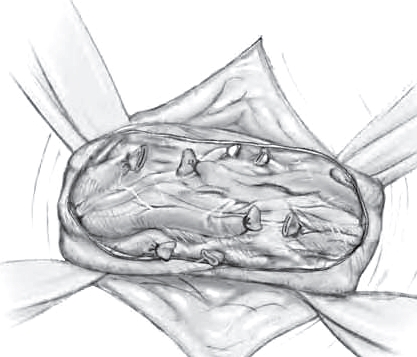
Варикоцеле
Оглавление
- Подготовка
- Методы
- Прогноз
- Восстановление
- Осложнения
- Диета
- Длительность
- Противопоказания
- Обезболивание
Наиболее часто варикоцеле проявляется в период полового развития мальчиков. На данный момент основными показаниями к коррекции с помощью хирургов у детей является симптоматическое варикоцеле:
- наличие болевого синдрома;
- уменьшение размеров яичка;
- изменение консистенции яичка, яичко становится более «дряблое», тестоватой консистенции.
Применяемые методики для лечения:
- операция Мармара
- лапароскопическая перевязка яичковых вен
"Варикоцеле называется расширение вен гроздевидного сплетения, которое возникает при нарушении оттока венозной крови от яичка. Данное заболевание достаточно распространенное, им страдает до 10% мужчин репродуктивного возраста. Пристальное внимание к обследованию и лечению варикоцеле связано с возможным развитием бесплодия у этой группы пациентов."
Преимущества оперативного лечения у доктора Демина:
- превосходный результат, при минимальном количестве осложнений
- превосходный результат, при минимальном количестве осложнений
- отличный косметический результат
- использование новейшего оборудования и современных методик
- проведение операции Мармара, лапароскопической перевязки яичковых вен
Как получить медицинскую помощь
| Бесплатная медицинская помощь | Платная медицинская помощь |
|---|---|
|
Направление по ОМС (обязательное медицинское страхование) |
Платная медицинская помощь согласно прейскуранту медицинских услуг |
| ДМС (добровольное медицинское страхование) |
Как пройти лечение:
- Запись на прием. По телефону (89031830141), запись на прием с сайта, по E-mail.
- Консультация. Очно или удаленно (E-mail, WhatsApp, Viber). Желательно наличие УЗИ мошонки с доплерографией.
- Обследование. УЗИ мошонки с доплерографией.
- Госпитализация и сбор анализов. Сбор необходимых анализов и подготовка к операции.
- Оперативное лечение. операция Мармара, либо лапароскопическая перевязка яичковых вен.
- Выписка. Рекомендации в послеоперационном периоде.
Подготовка к операции
Вмешательство по поводу варикоцеле чаще всего не требует очень сложной подготовки. Основная задача пациента – сдать свежие анализы перед вмешательством. Необходимо позаботиться о том, чтобы у доктора или на руках были следующие данные:
- общие анализы крови и мочи;
- коагулограмма;
- ЭКГ;
- флюорография;
- анализ на опасные вирусы, такие как гепатиты B и C, ВИЧ;
- биохимический анализ крови;
- определение группы крови и резус-фактора.
Дополнительно доктор может назначить УЗИ мошонки, а также УЗИ под контролем Допплера. Это необходимо, чтобы получить более четкую клиническую картину.
Если предстоит инвазивная коррекция, то накануне утром пациенту придется отказаться от еды, принять тщательный душ, выбрить лобок и мошонку. Прием препаратов по поводу хронических патологий согласуется с доктором.
Применяемые методики для лечения
Лечение варикоцеле в основном оперативное. Используют следующие методики:
- Мармара;
- склеротерапия
- лапароскопическая перевязка яичковых вен;
- открытые операции Паломо и Иванисевича при варикоцеле;
- эндоваскулярная эмболизация яичковых вен.
"Варикоцеле называется расширение вен гроздевидного сплетения, которое возникает при нарушении оттока венозной крови от яичка. Данное заболевание достаточно распространенное, им страдает до 10% мужчин репродуктивного возраста. Пристальное внимание к обследованию и лечению варикоцеле связано с возможным развитием бесплодия у этой группы пациентов".
Склеротерапия
Самый малоинвазивный тип операции – склеротерапия. Задача проста: добиться слипания, склеивания стенок расширенных сосудов. В этом случае, что самое важное для многих пациентов – особенно если речь идет не о маленьком ребенке – операция при варикоцеле не требует госпитализации в стационар.
Необходимо, чтобы клиника была оснащена ангиографическим оборудованием. Пациенту проводят местную анестезию, а затем под контролем оборудования вводят специальный зонд, позволяющие оценить состояние поврежденных сосудов.
В пораженный расширением сосуд доктор вводит раствор тромбовара, а затем оценивает результаты оперативного вмешательства с помощью методики контрастирования. Если коррекция оценена, как эффективная, зонд подлежит удалению, а пациента в ближайшее время отпускают домой с рекомендациями.
Лапароскопическая перевязка тестикулярных вен
Данная методика позволяет провести операцию без разрезов – перевязка или клипирование тестикулярных вен выполняется через «проколы» на передней брюшной стенке. Данную методику считают минимально инвазивным аналогом открытых супраингвинальных вмешательств.
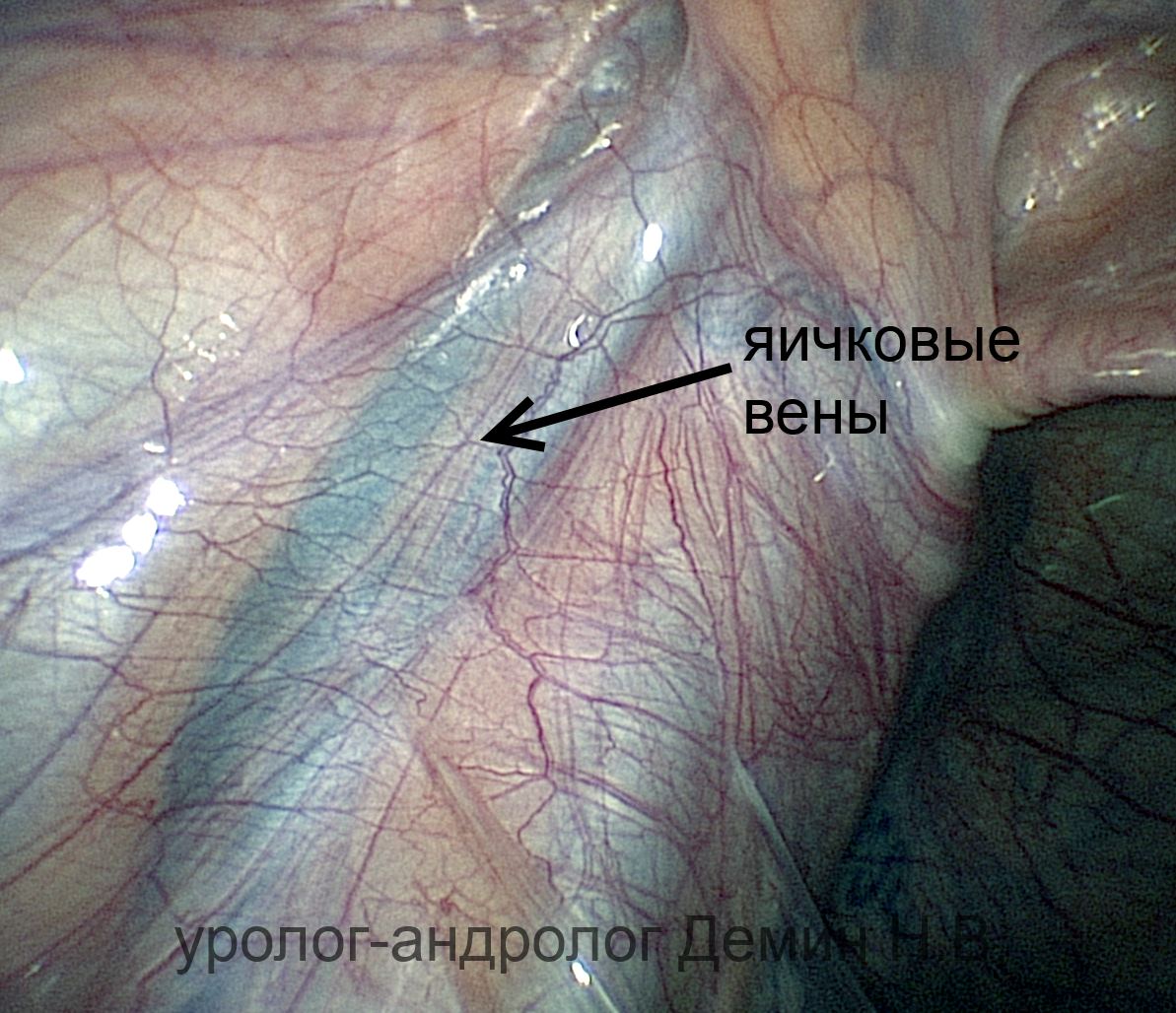
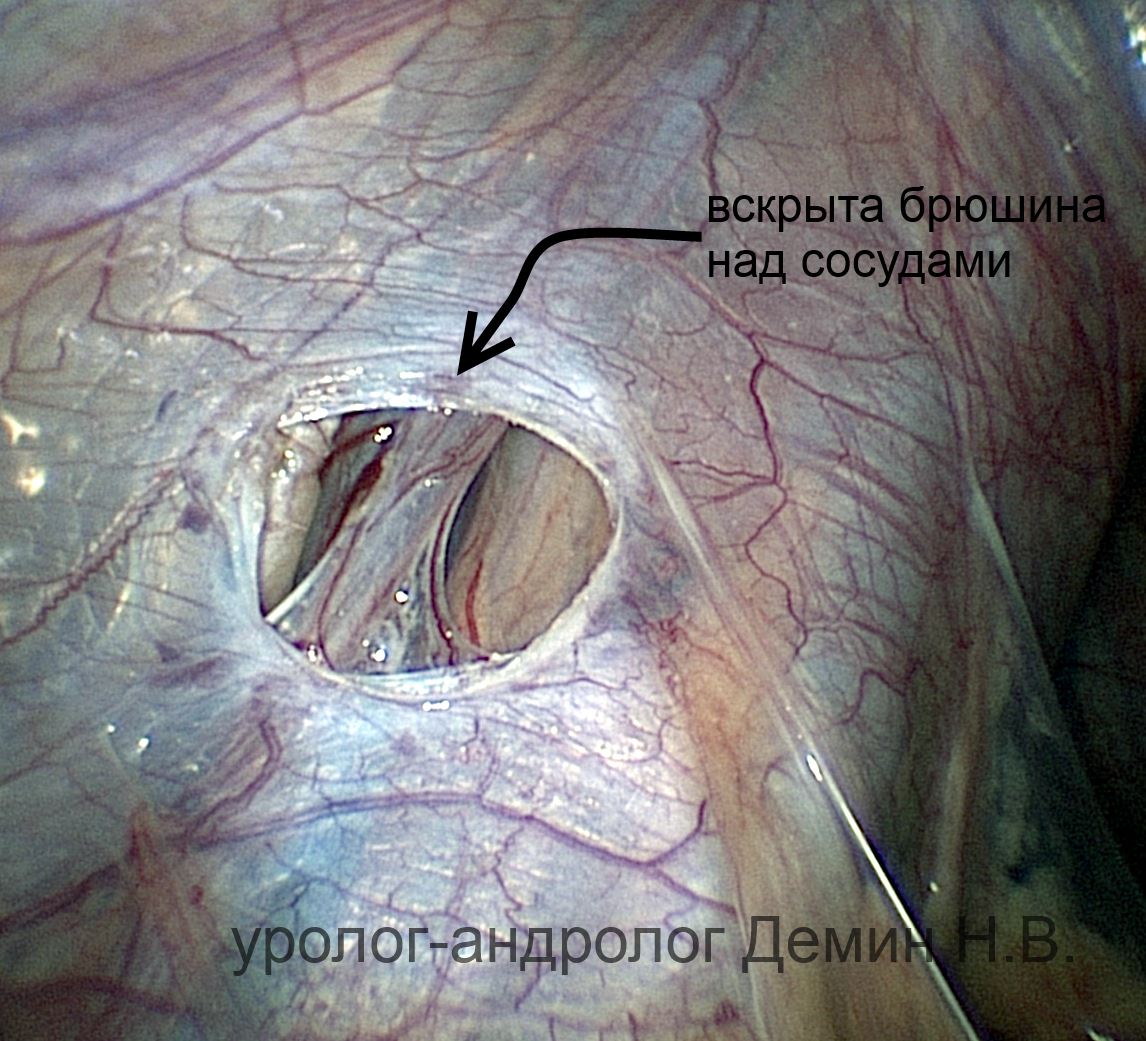
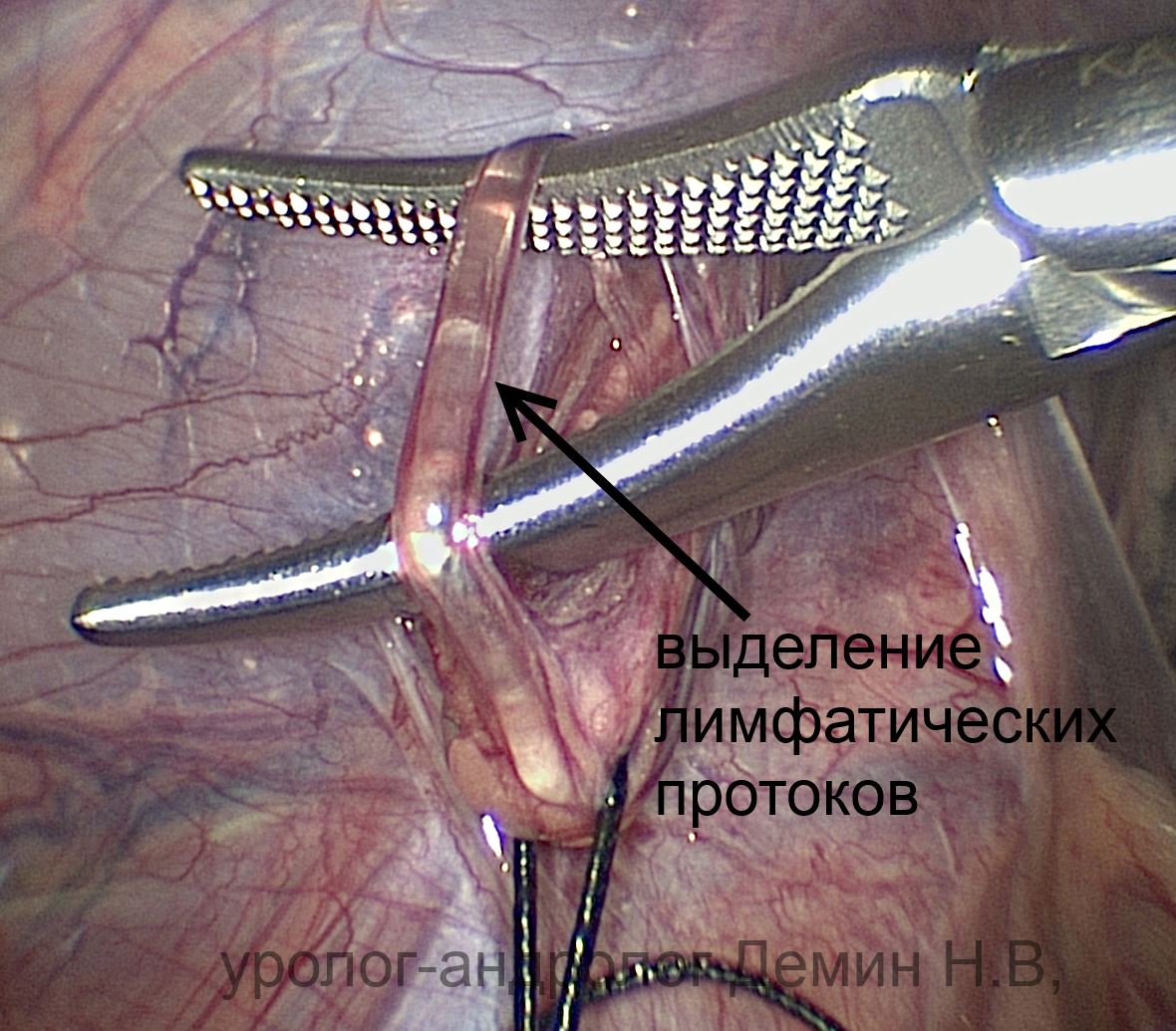
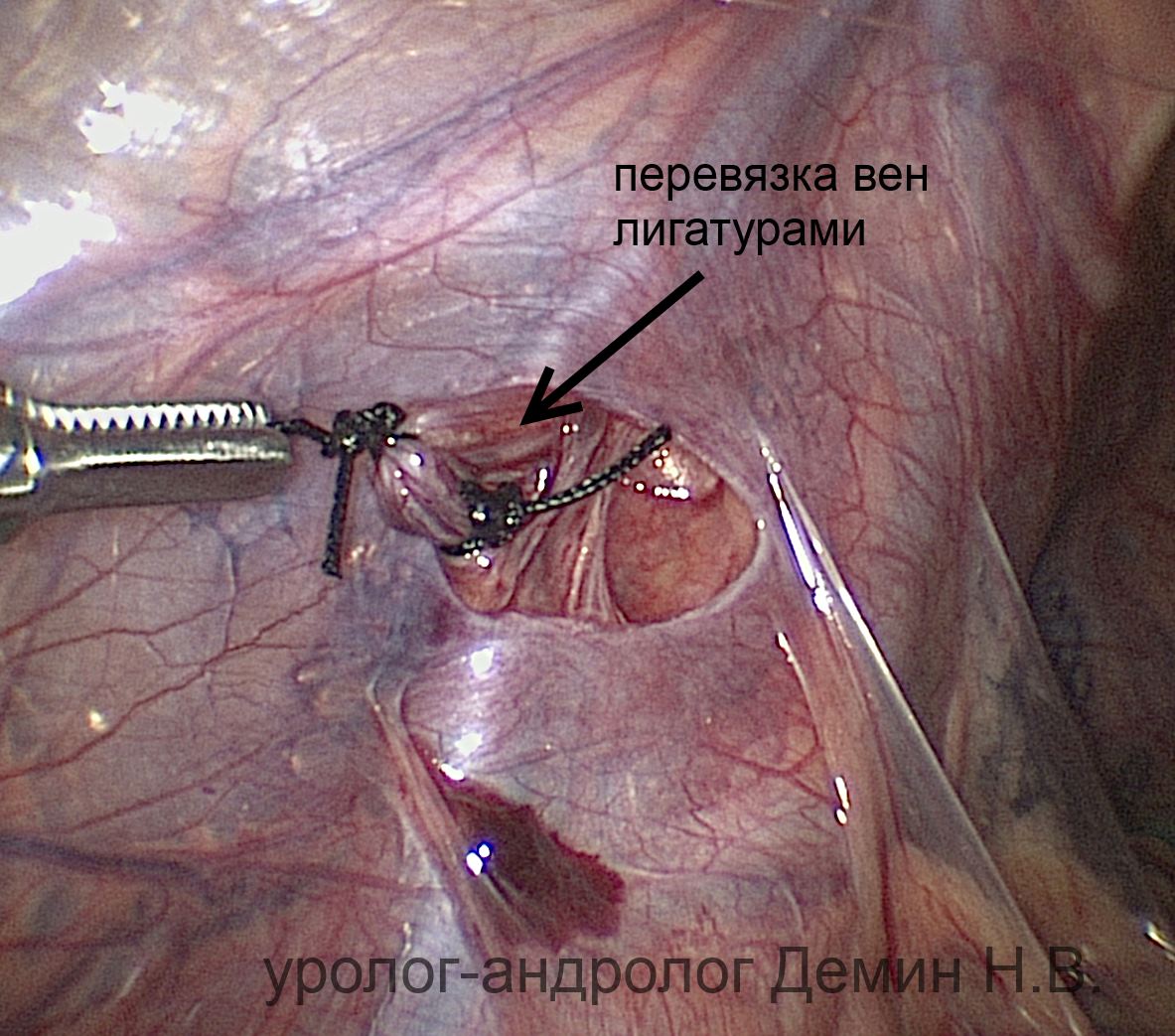
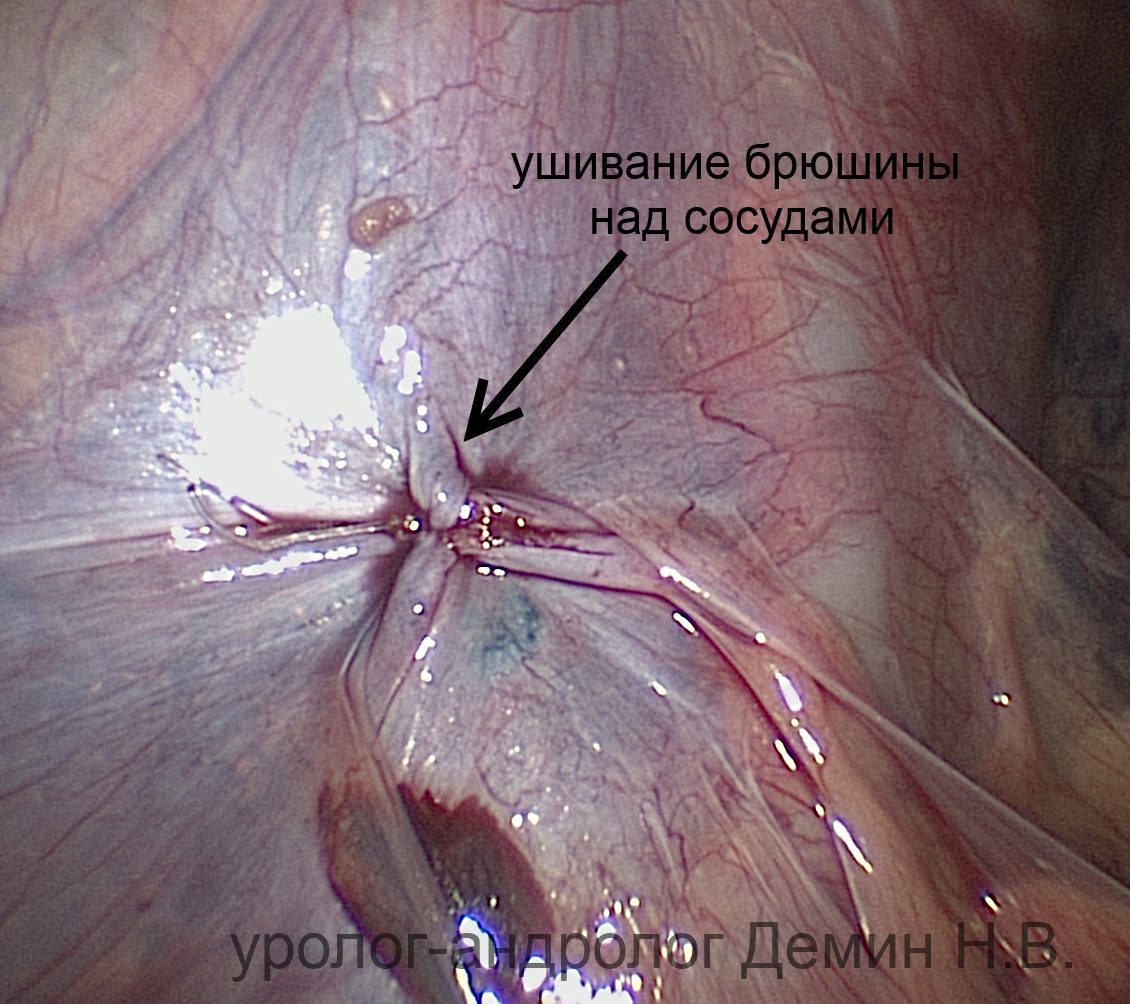
Операцию выполняют под общим наркозом. Производится открытая лапароскопия, через проколы передней брюшной стенки устанавливается 3 троакара: около пупка, над лоном по средней линии, в левой подвздошной области. Выполняют ревизию брюшной полости. Создается небольшое «окно» над тестикулярными сосудами. Отделяют артерию от вен, после чего вены перевязывают. Увеличение лапароскопа позволяет сохранить лимфатические сосуды и максимально снизить количество рецидивов и водянок оболочек яичка.
Лапароскопия. Расширенные яичковые вены.
Лапароскопия. "Окно" в брюшине над сосудами.
Лапароскопия. Выделение лимфатических протоков.
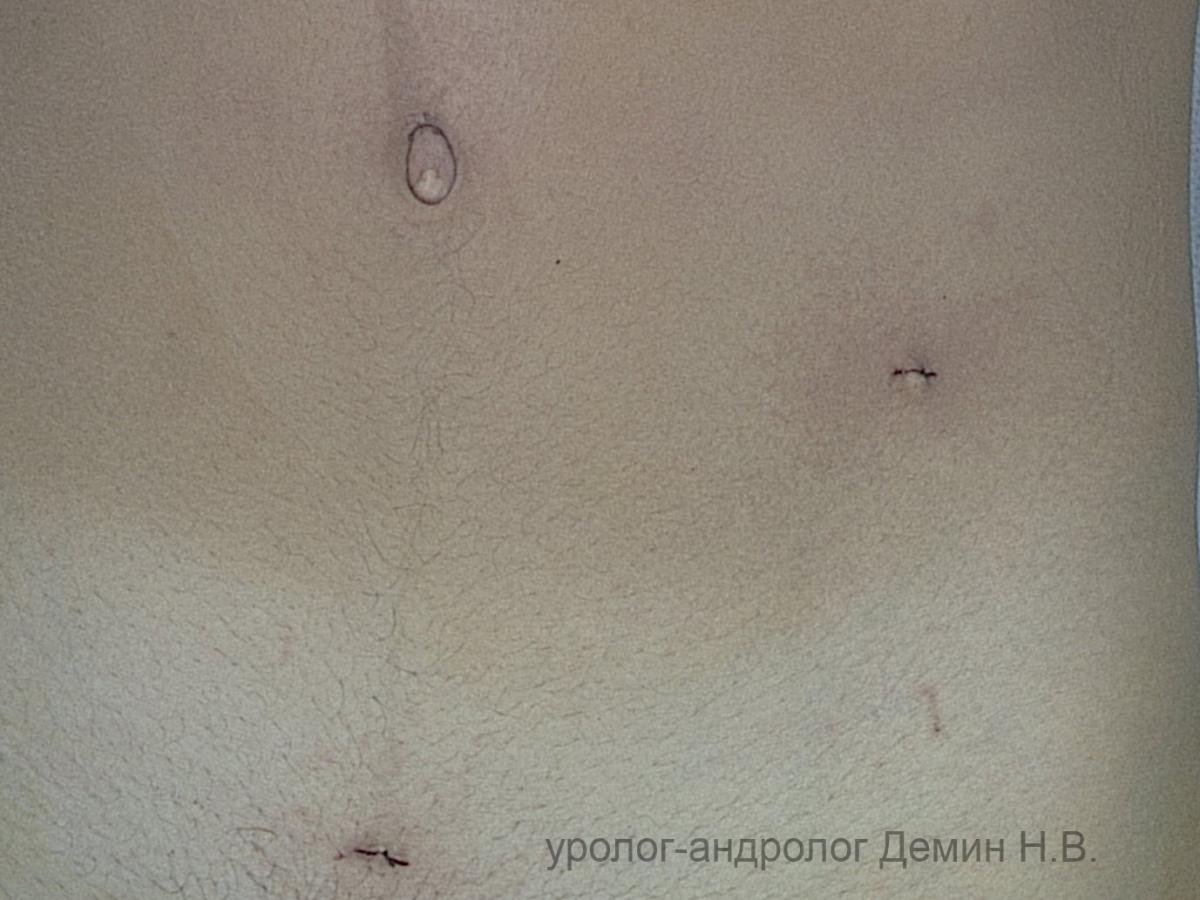
Внешний вид передней брюшной стенки после операции
Операция Мармара
Использование подпахового доступа или вмешательство Мармара является одним из наиболее эффективных методов микрохирургической коррекции патологии. Используя увеличительную технику или операционный микроскоп, данная техника позволяет тщательно перевязать и пересечь все яичковые вены, сохранив артерии и лимфатические протоки. Так же преимуществом данного метода является незначительная длина разреза без вскрытия мышц или фасций, что позволяет пациенту быстрее восстановиться после операции. Разрез длиной 2-3 сантиметра выполняется чуть ниже проекции наружного пахового кольца. Выполняется мобилизация семенного канатика. Из элементов семенного канатика тщательно выделяются, перевязываются и пересекаются все расширенные тестикулярные вены, а яичковые артерии и лимфатические протоки сохраняются. Производится ушивание подкожно-жировой клетчатки и кожи косметическим швом.
Использование подпахового доступа или операция Мармара является одним из наиболее эффективных методов микрохирургического лечения варикоцеле,. Используя увеличительную технику или операционный микроскоп, данная техника позволяет тщательно перевязать и пересечь все яичковые вены, сохранив артерии и лимфатические протоки. Так же преимуществом данного метода является незначительная длина разреза без вскрытия мышц или фасций, что позволяет пациенту быстрее восстановиться после операции. Разрез длиной 2-3 сантиметра выполняется чуть ниже проекции наружного пахового кольца. Выполняется мобилизация семенного канатика. Из элементов семенного канатика тщательно выделяются, перевязываются и пересекаются все расширенные тестикулярные вены, а яичковые артерии и лимфатические протоки сохраняются. Производится ушивание подкожно-жировой клетчатки и кожи косметическим швом.
Разрез ниже проекции наружного пахового кольца.
Мобилизация семенного канатика.
Перевязка и пересечение яичковых вен.
Открытые операции Паломо и Иванисевича при варикоцеле
В отличие от операции Мармара, при операциях Паломо и Иванисеича доступ производится значительно выше – в левой подвздошной области на уровне передней верхней подвздошной ости. Забрюшинно выполняется выделение, мобилизация и пересечение яичковых вен, а лимфатические протоки и яичковая артрерия сохраняются. В отличие от операции Иванисевича, при операции Паломо яичковые вены перевязывают вместе с яичковой артерией. Доказано, что перевязка яичковой артерии не вызывает нарушения кровоснабжения яичка и его атрофии при условии сохранности артериального притока к нему по наружной семенной артерии и артерии семявыносящего протока.
Операция по Иваниссевичу
При этой операции в основном применяется общий наркоз, так как выполнить ее под местной анестезией невозможно. Доктор перевязывает расширенную вену, из-за которой развилось варикоцеле, не затрагивая лимфатические узлы и другие ткани.
Длина шва составляет от 5 до 10 см. Основная задача доктора – тщательно отделить лимфатические сосуды и узлы от той вены, что должна подвергнуться перевязке.
Операция по Паломо
При этой операции суть вмешательства мало чем отличается от варианта по Иваниссевичу. Разница в том, что разрез делают выше, что дает хирургу лучший обзор. Преимущество в том, что так риск развития рецидива варикоцеле ниже. Однако возрастает вероятность задеть сосуд, обеспечивающий кровоснабжение семенного канатика. Также есть риск травмировать лимфатические сосуды, что также может привести к серьезным осложнениям, особенно если травма будет нанесена в детском возрасте.
Эндоваскулярная эмболизация яичковых вен
При данной методике в расширенные вены вводятся специальные склерозанты или устанавливаются спирали, которые закупоривают вены изнутри. Эндоваскулярная эмболизация относится к эффективным способам коррекции патологии с помощью хирургов.
Прогноз операции
В большинстве случаев прогноз операции благоприятный, а потому варикоцеле не считается заболеванием, представляющим угрозу для жизни. При малоинвазивных методиках риск столкнуться с рецидивом составляет в среднем 2%. Если предпочтение было отдано операции варикоцеле открытой формы, то риск рецидива возрастает до 30%. В связи с этим сегодня предпочтение отдается малоинвазивным подходам.
После того, как проблема с варикоцеле разрешена, у 45% больных нормализуются показатели спермограммы, а в 90% случаев удается добиться их улучшения.
Восстановительный период
Восстановление после операции не представляет сложности. Независимо от инвазивности, в первые несколько дней рекомендуется:
- следить за тем, чтобы рана была сухой и чистой;
- стараться побольше отдыхать, проявлять минимальную физическую активность;
- использовать бандаж, подобранный доктором и предназначенный для поддержки яичек.
После оперативного вмешательства на несколько недель придется ограничить активные физические нагрузки, занятия сексом и принятие горячих ванн.
К половой жизни после коррекции варикоцеле пациент может вернуться, как только перестанет ощущать боль и дискомфорт в области вмешательства. Об эректильной функции волноваться не стоит, так как она не страдает.
Срок восстановления после лечения сильно разнится в зависимости от типа операции и особенностей организма пациента.
Осложнения после операции
Несмотря на простоту лечения, оно не всегда проходит гладко. Возможно развитие следующих осложнений:
- воспалительный процесс – нормальная реакция организма на вмешательство, купируется медикаментами;
- невралгия является последствием повреждения нервных окончаний, также купируется медикаментами и физиотерапией;
- отек лимфатического типа – следствие повреждения сосудов с лимфой, обычно купируется самостоятельно;
- уменьшение яичка в размере – одна из самых неприятных проблем, связанных с повреждением сосудов, тяжело поддается коррекции;
- повреждение рядом располагающихся органов – осложнение, возникающее у неопытных хирургов, проводящих открытые операции.
Последствия в основном легко корректируются, если их своевременно заметить.
Диета после коррекции варикоцеле
Если варикоцеле корректировалось оперативно, врач может посоветовать пациенту соблюдение диеты. Диета направлена на предотвращение запоров, уменьшение воспалительного процесса в организме.
Правила просты. На время восстановления из рациона исключают острые блюда, все варенное, соленое. Также придется отказаться от продуктов, приготовленных с использованием большого количества специй. Под запретом также алкоголь.
Длительность операции
Коррекция варикоцеле по длительности сильно разнится в зависимости от способа вмешательства. В основном вся процедура занимает от 30 до 60 минут. Однако если врач столкнулся со сложным случаем, длительность операции может возрастать до 3-4 часов.
Противопоказания
Для лечения с помощью хирургов при развитии у пациента варикоцеле достаточно противопоказаний. Открытые операции, например, не проводят при декомпенсации любого хронического заболевания, а также при острых воспалительных процессах. В малоинвазивном лечении с помощью лапароскопии пациенту откажут, если у него уже были вмешательства в области брюшной стенки, так как в этом случае велик риск столкновения со спайками.
Склеротерапия при варикоцеле окажется под запретом, если в ближайших сосудах слишком высокое давление или сосуд в области вмешательства относится к рассыпчатому типу, что просто не даст ввести зонд.
Обезболивание
Оперативное вмешательство при варикоцеле всегда проводится под прикрытием обезболивающих препаратов. Если предполагается простая коррекция малоинвазивного типа, можно обойтись местной анестезией. Если же планируется открытое вмешательство, пациенту подбирают общий наркоз.
Источники:
- Детская урология-андрология: Учеб. пособие. - Разин М.П., Галкин В.Н., Сухих Н.К. 2011.
- Ким В.В. - Практическое пособие
- Текст научной статьи по специальности «Медицина и здравоохранение
- АНТЕГРАДНАЯ МОШОНОЧНАЯ СКЛЕРОТЕРАПИЯ ВАРИКОЦЕЛЕ Филиппович В.А.
- Текст научной статьи по специальности «Медицина и здравоохранение»
- СОВРЕМЕННЫЕ ПОДХОДЫ К ДИАГНОСТИКЕ И ЛЕЧЕНИЮ ВАРИКОЦЕЛЕ
- Харченко И.В. Чекмарев В.М. Машков А.Е.
- Текст научной статьи по специальности «Медицина и здравоохранение»
- АЛГОРИТМЫ ДИАГНОСТИКИ И ВЫБОРА ТАКТИКИ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ВАРИКОЦЕЛЕ
- Гарипов Р.М. Галимов О.В. Ишметов В.Ш. Чудновец Л.Г. Ханов В.О.
- Мухамедьянов И.Ф. Гумерова Г.Т. Кондрашов А.В. Шимков О.С.
Автор статьиХирург андролог-уролог КМН Демин Н. В.Выпускник Российского национального исследовательского медицинского университета имени Н.И. Пирогова (бывший РГМУ)
Кандидат медицинских наук. Тема диссертационной работы: «Лечение свищей уретры с использованием методов тканевой инженерии».
С 2015 года доцент кафедры эндоскопической урологии ФПК МР РУДН.Член Европейского общества детских урологов (ESPU)
Член Европейской Ассоциации урологов (EAU)
Член профессиональной Ассоциации андрологов России (ПААР)