Адреногенитальный синдром
Оглавление
Первые сведения о врожденной дисфункции коры надпочечников появились в литературе более 100 лет назад. В 1865 году De Crechio описал больного ложным женским гермафродитизмом, у которого была обнаружена выраженная гиперплазия коры надпочечников.
Врождённая дисфункция коры надпочечников – это наследственное заболевание, характеризующиеся нарушением синтеза гормонов коры надпочечников и гиперпродукцией промежуточных метаболитов, в особенности – андрогенов. Избыточная продукция андрогенов составляет главный патогенетический механизм развития вирилизации женского организма, проявления которого зависит от степени секреции андрогенов и времени начала патологии. Данное заболевание наследуется по аутосомно-рецессивному типу и проявляется в гомозиготном состоянии.
Частота встречаемости адреногенитального синдрома
В странах Европы заболевание встречается с частотой 1:5000 рождений.
В результате многолетних исследований, в настоящее время выделяют пять основных биохимических дефектов: I - дефицит 21-Гидроксилазы, II - дефицит 11b-Гидроксилазы, III – дефицит 3-ол-дегидрогеназы, IV – дефицит 17a-Гидроксилазы, V – дефицит 20,22-Десмолазы.
Наиболее частым вариантом (90-95% случаев) является недостаток фермента 21-Гидроксилазы, сопровождающаяся повышенной продукцией 17-OH-прогестерона, который превращается в тестостерон, что вызывает вирилизацию наружных гениталий. Дефект 21-Гидроксилазы обусловлен многочисленными мутациями гена, кодирующего этот фермент – CYP 21. Ген расположен на коротком плече 6-й хромосомы рядом с главным комплексом гистосовместимости (HLA).
Формы адреногенитального синдрома
В зависимости от выраженности симптомов минералокортикоидной недостаточности, а также от сроков появления андрогенизации, различают три формы заболевания:
- сольтеряющая форма;
- неосложнённая (вирильная, несольтеряющая) форма;
- неклассическая форма.
При рождении наружные гениталии девочек с врождённой дисфункцией коры надпочечников имеют бисексуальный тип строения. Степень вирилизации значительно варьирует и обусловлена как индивидуальной чувствительностью наружных гениталий к андрогенам, так и характером мутации гена CYP 21.
В зависимости от времени начала действия и уровня андрогенов в эмбриональном периоде выделяют пять форм маскулинизации наружных половых органов по Prader, основанных на внешних признаках вирилизации. При первой степени отмечается небольшая гипертрофия клитора с нормальным входом во влагалище. Для второй степени вирилизации характерно гипертрофия клитора и частичное сращение больших половых губ (высокая задняя спайка). При третьей степени вирилизации формируется крупный клитор со сформированной головкой, сращение больших половых губ и урогенитальный синус – единое мочеполовое отверстие, открывающееся у основания клитора. При четвёртой степени вирилизации – гипертрофированный клитор напоминает нормальный половой член с пенильной уретрой, а при пятой – не отличается от полового члена мальчика.
Фото. Адреногенитальный синдром (18+)
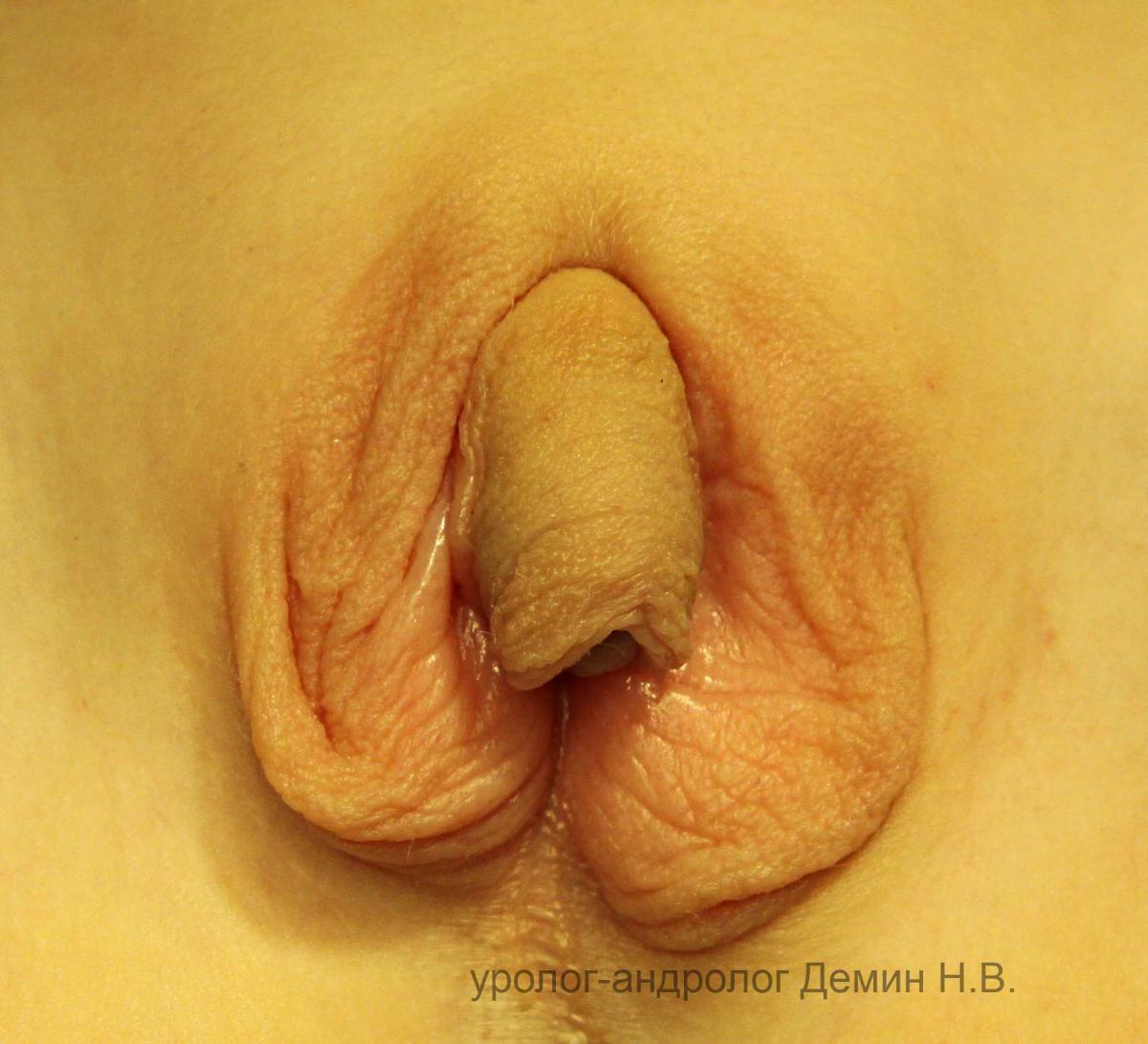
Внешний вид наружных гениталий. Вирилизация по Prader 3 степени.
Лечение адреногенитального синдрома. (более подробно в разделе оперативное).
Консервативное лечение всех форм синдрома состоит в заместительной гормональной терапии глюкокортикоидами.
Оперативное лечение адреногенитального синдрома производится в два этапа: первым этапом выполняется резекция гипертрофированных кавернозных тел с сохранением головки клитора на дорсальном сосудисто-нервном пучке и выполняется рассечение урогенитального синуса, вторым этапом, если есть необходимость, формируется вход во влагалище, которое производится в пубертатном возрасте.
Автор статьиХирург андролог-уролог КМН Демин Н. В.Выпускник Российского национального исследовательского медицинского университета имени Н.И. Пирогова (бывший РГМУ)
Кандидат медицинских наук. Тема диссертационной работы: «Лечение свищей уретры с использованием методов тканевой инженерии».
С 2015 года доцент кафедры эндоскопической урологии ФПК МР РУДН.Член Европейского общества детских урологов (ESPU)
Член Европейской Ассоциации урологов (EAU)
Член профессиональной Ассоциации андрологов России (ПААР)



